Dott. Antonio Daffinà
proctologoaroma.it
ATTENZIONE: Immagini mediche espllicite!
Prolasso Rettale: comprendere, riconoscere e curare una condizione che cambia la vita
Una guida illustrata per chi cerca risposte concrete
A cura del Dott. A. Daffinà, chirurgo coloproctologo a Roma. Revisione del testo: marzo 2026.
Quello che devi sapere subito
Se stai leggendo questa pagina, probabilmente hai notato qualcosa che fuoriesce dall'ano — durante la defecazione o anche in altri momenti — e ti stai chiedendo cosa sia e cosa fare. Oppure hai già ricevuto una diagnosi di prolasso rettale e cerchi informazioni sulle opzioni di trattamento.
Ecco le risposte essenziali:
Cos'è in sintesi. Il prolasso rettale è una condizione in cui il retto (l'ultima parte dell'intestino) scivola verso il basso e fuoriesce, parzialmente o completamente, attraverso l'ano. Non è la stessa cosa delle emorroidi, anche se può essere confuso con esse.
È grave? Il prolasso rettale non è pericoloso per la vita nella maggior parte dei casi, ma è una condizione progressiva: tende a peggiorare nel tempo se non trattata. Può compromettere seriamente la qualità della vita, causando incontinenza, difficoltà evacuatorie e isolamento sociale.
Si può curare? Sì. Esistono diverse opzioni terapeutiche, dalle misure conservative agli interventi chirurgici. La scelta dipende dal tipo di prolasso, dalla sua gravità e dalle condizioni generali del paziente. Con il trattamento appropriato, la maggior parte dei pazienti ottiene un miglioramento significativo.
Tre segnali che potrebbero indicare un prolasso rettale:
-
Qualcosa che fuoriesce dall'ano durante la defecazione o gli sforzi
-
Sensazione di evacuazione incompleta, come se "qualcosa bloccasse" l'uscita delle feci
-
Perdite di muco, sangue o feci che sporcano la biancheria
Il messaggio più importante: il prolasso rettale non è qualcosa con cui devi semplicemente convivere. Non è una conseguenza inevitabile dell'età. È una condizione medica che merita attenzione e che, nella grande maggioranza dei casi, può essere risolta o significativamente migliorata.
Avvertenza importante
Le informazioni contenute in questa pagina hanno esclusivamente scopo informativo e divulgativo. Non sostituiscono in alcun modo la visita medica, la diagnosi o il parere del proprio medico curante o di uno specialista.
Il prolasso rettale è una condizione che richiede una valutazione personalizzata per definire il tipo, la gravità e il trattamento più appropriato. L'autodiagnosi può portare a confondere il prolasso con altre condizioni (come le emorroidi) e ritardare l'accesso a cure efficaci.
Se riconosci i sintomi descritti, rivolgiti al tuo medico o a uno specialista per una valutazione accurata.
In questa pagina
Usa i link qui sotto per navigare direttamente alla sezione che ti interessa oppure scorri in basso per proseguire la lettura.
Cos'è il prolasso rettale
Il retto è l'ultima porzione dell'intestino crasso, lunga circa 15 centimetri, che termina con il canale anale. In condizioni normali, il retto è ancorato alle pareti della pelvi da legamenti e muscoli che lo mantengono nella sua posizione.
Nel prolasso rettale, questi sistemi di sostegno cedono e il retto scivola verso il basso, impegnandosi nel canale anale e, nei casi più avanzati, fuoriuscendo completamente dall'ano.
Non è la stessa cosa delle emorroidi. Le emorroidi sono cuscinetti vascolari che si gonfiano e possono prolassare, ma rimangono strutture separate dal retto. Nel prolasso rettale, è la parete stessa dell'intestino a fuoriuscire. Tuttavia, le due condizioni possono coesistere e, nelle fasi iniziali, il prolasso può essere scambiato per emorroidi.
È una condizione progressiva. Il prolasso rettale tende a peggiorare nel tempo. Ciò che inizialmente si manifesta solo durante la defecazione può diventare permanente. Lo sforzo evacuatorio cronico, necessario per superare l'ostacolo creato dal prolasso, contribuisce a sua volta ad aggravare la situazione, instaurando un circolo vizioso.

Figura 1: Anatomia normale del retto e del canale anale. Il retto è mantenuto in posizione da strutture muscolari e legamentose che ne garantiscono la stabilità. !: sfintere anale esterno; 2: muscolo puborettale; 3: muscolo elevatore dell'ano; 4: sfintere anale interno; 5 vasi emorroidari interni; 6: vasi emorroidari esterni.
Le diverse forme di prolasso rettale
Il prolasso rettale non è uguale per tutti. Esistono tre forme principali, che rappresentano gradi diversi di gravità della stessa condizione.
-
Prolasso mucoso
È la forma più lieve. Solo la mucosa (il rivestimento interno del retto) si distacca dalla parete muscolare sottostante e scivola nel canale anale, potendo fuoriuscire dall'ano.
-
La parete muscolare del retto rimane al suo posto
-
Si manifesta tipicamente durante la defecazione
-
Può causare sensazione di evacuazione incompleta
-
Spesso associato a perdite di muco

Figura 2: nel prolasso rettale mucoso, solo il rivestimento interno del retto scivola verso il basso. La parete muscolare rimane nella sua posizione normale. L'evacuazione viene ostacolata e il retto è costretto ad esercitare una spinta maggiore per consentire il passaggio delle feci attraverso il canale anale che presenta un calibro ridotto per la presenza del prolasso.
-
Prolasso rettale interno (intussuscezione)
L'intera parete del retto (mucosa e muscolare) si invagina su sé stessa e si impegna nel canale anale, ma senza fuoriuscire completamente dall'ano.
-
Può essere "occulto", cioè non visibile dall'esterno
-
Causa ostruzione al passaggio delle feci
-
Spesso confuso con emorroidi o stipsi
-
Richiede esami specifici per essere diagnosticato

Figura 3: nel prolasso rettale interno, l'intera parete del retto si invagina nel canale anale, creando un ostacolo al passaggio delle feci. L'esistenza di questa condizione è responsabile del suo stesso peggioramento con ulteriore compromissione delle strutture che sostengono il retto.


Figura 4 e 5: il prolasso rettale interno può non essere evidente a riposo e manifestarsi solo durante lo sforzo defecatorio. Le pliche della mucosa rettale hanno un andamento circolare, a differenza delle emorroidi nel quale hanno un aspetto a raggiera.
-
Prolasso rettale esterno (completo o procidenza)
È la forma più avanzata. L'intera parete del retto, e talvolta anche parte del colon sigma, fuoriesce completamente dall'ano, "rovesciandosi" come un calzino.
-
Inizialmente si manifesta solo durante la defecazione e rientra spontaneamente
-
Nelle fasi avanzate diventa permanente o si manifesta con minimi sforzi (tosse, starnuti)
-
La mucosa esposta va incontro a traumatismi, ulcerazioni e sanguinamento
-
Quasi sempre associato a incontinenza fecale
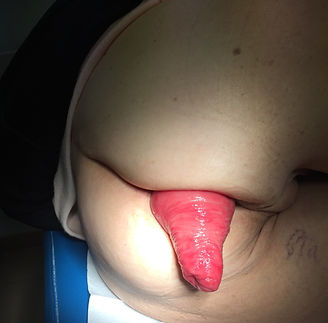
Figura 6: Nel prolasso rettale completo, l'intera parete del retto fuoriesce dall'ano. La mucosa esposta presenta spesso lesioni da traumatismo ripetuto. Il riposizionamento nella pelvi con il tempo diviene sempre più difficile.
Cause e fattori di rischio
Le cause esatte del prolasso rettale non sono completamente comprese. È verosimile che si tratti di una condizione multifattoriale, in cui diversi elementi concorrono contemporaneamente.
Alterazioni del tessuto connettivo
Il collagene è la proteina che conferisce resistenza ai tessuti di sostegno. Alterazioni nella sua struttura o quantità possono favorire:
-
Il distacco della mucosa dalla parete muscolare (prolasso mucoso)
-
Il cedimento dei legamenti che ancorano il retto alla pelvi
L'associazione tra alterazioni del collagene e prolasso è confermata dalla maggiore incidenza nei pazienti con malattie del connettivo come la sclerodermia.
Stipsi cronica e sforzo evacuatorio
La stipsi è presente nella grande maggioranza dei pazienti con prolasso rettale. Lo sforzo eccessivo e prolungato durante la defecazione (straining):
-
Spinge il retto verso il basso
-
Stira e indebolisce progressivamente le strutture di sostegno
-
Danneggia i nervi che controllano la continenza
Si instaura così un circolo vizioso: il prolasso causa ostruzione, l'ostruzione richiede maggiore sforzo, lo sforzo peggiora il prolasso.
Indebolimento del pavimento pelvico
I muscoli del pavimento pelvico sostengono gli organi della pelvi, incluso il retto. Il loro indebolimento può derivare da:
-
Età avanzata
-
Parti vaginali multipli
-
Traumi ostetrici
-
Interventi chirurgici pelvici
-
Malattie neurologiche
Fattori di rischio principali:
-
Età avanzata: il rischio aumenta con l'età, soprattutto dopo i 50 anni
-
Sesso femminile: le donne sono colpite più frequentemente degli uomini
-
Multiparità: parti vaginali multipli aumentano il rischio
-
Traumi ostetrici: lacerazioni perineali, parti strumentali
-
Stipsi cronica: soprattutto se associata a sforzo evacuatorio prolungato
-
Malattie respiratorie croniche: tosse cronica, bronchite, asma
-
Interventi chirurgici pelvici: isterectomia, chirurgia prostatica
-
Malattie neurologiche: sclerosi multipla, lesioni midollari, Parkinson
-
Disturbi psichiatrici: alcune condizioni possono associarsi ad alterazioni della defecazione
-
Parassitosi intestinali: soprattutto nei bambini
Nel bambino: il prolasso rettale è relativamente frequente nei primi anni di vita, spesso in associazione a stipsi, diarrea o parassitosi. È generalmente legato a un'immaturità delle strutture di sostegno e tende a risolversi spontaneamente una volta trattata la causa scatenante.
Sintomi: come si manifesta
Il prolasso rettale può manifestarsi con sintomi diversi a seconda della forma e della gravità.
Il sintomo più evidente: qualcosa che fuoriesce
La fuoriuscita di tessuto dall'ano è il segno caratteristico del prolasso. Può essere:
-
Visibile solo durante la defecazione (fasi iniziali)
-
Presente anche con sforzi minimi (tosse, starnuti, camminata)
-
Permanente (fasi avanzate)
Nelle forme iniziali o nel prolasso interno, la fuoriuscita può non essere evidente, e il paziente può confondere la condizione con emorroidi.
Sensazione di evacuazione incompleta
È uno dei sintomi più frequenti. Il paziente avverte:
-
La sensazione che "qualcosa blocchi" l'uscita delle feci
-
Il bisogno di tornare in bagno poco dopo aver evacuato
-
La necessità di spingere a lungo per completare l'evacuazione
Perdite
Il prolasso può causare:
-
Mucorrea: perdita di muco che sporca la biancheria
-
Sanguinamento: tracce di sangue, soprattutto se la mucosa è traumatizzata
-
Perdita di feci: soiling o vera incontinenza
Incontinenza fecale
È presente nel 50-75% dei pazienti con prolasso rettale. È causata da:
-
La presenza del retto nel canale anale, che ne impedisce la chiusura
-
Lo stiramento cronico degli sfinteri
-
Il danno ai nervi pudendi
-
La stimolazione continua del riflesso defecatorio
Stipsi
Presente nel 25-50% dei casi, spesso preesistente al prolasso. È aggravata da:
-
L'ostruzione meccanica creata dal prolasso
-
La dissinergia pelvica frequentemente associata
-
Le alterazioni della motilità del colon
Altri sintomi:
-
Sensazione di peso o ingombro perianale
-
Dolore o fastidio, soprattutto se il prolasso rimane all'esterno
-
Prurito e irritazione cutanea
-
Necessità di "riposizionare" manualmente il prolasso
L'impatto sulla qualità di vita
Il prolasso rettale non è solo un problema fisico. L'incontinenza, le perdite, la necessità di essere sempre vicini a un bagno possono portare a:
-
Isolamento sociale
-
Rinuncia a viaggi e attività
-
Impatto sulla vita intima
-
Ansia e depressione
-
Nei pazienti anziani, accelerazione del declino cognitivo
Prolasso rettale e gravidanza
La gravidanza rappresenta una condizione particolare che merita attenzione specifica.
Perché la gravidanza può favorire il prolasso:
-
L'aumento della pressione addominale
-
Le modificazioni ormonali che influenzano il tessuto connettivo
-
La stipsi frequente in gravidanza
-
Il peso del feto sul pavimento pelvico
Se il prolasso si manifesta in gravidanza:
Quando possibile, il trattamento chirurgico viene posticipato a dopo il parto. Durante la gravidanza si adottano misure conservative:
-
Correzione della stipsi con dieta e fibre
-
Igiene locale accurata
-
Eventuale contenimento manuale del prolasso
-
Monitoraggio regolare
Modalità del parto:
In presenza di prolasso rettale significativo, il parto cesareo è generalmente indicato per:
-
Evitare il peggioramento del prolasso durante il parto vaginale
-
Prevenire ulteriori danni al pavimento pelvico
-
Proteggere gli sfinteri anali
La decisione viene presa in collaborazione tra proctologo, ginecologo e paziente, valutando il singolo caso.
Dopo il parto:
Una volta stabilizzata la situazione post-partum, si rivaluta il prolasso e si pianifica l'eventuale trattamento definitivo.
Segnali d'allarme: quando è urgente
Il prolasso rettale è generalmente una condizione cronica che viene gestita in modo programmato. Tuttavia, esistono situazioni che richiedono una valutazione urgente.
Strozzamento del prolasso
Si verifica quando il prolasso fuoriuscito non riesce più a rientrare e viene "strangolato" dalla contrazione dello sfintere anale. I segnali sono:
-
Prolasso che non rientra nonostante i tentativi
-
Dolore intenso e progressivo
-
Gonfiore marcato del tessuto prolassato
-
Colorazione scura (violacea o nerastra) del prolasso
Necrosi
Se lo strozzamento persiste, l'afflusso di sangue al tessuto prolassato viene interrotto, causando necrosi (morte del tessuto). I segnali sono:
-
Colorazione nerastra del prolasso
-
Odore sgradevole
-
Febbre
-
Malessere generale
Sanguinamento abbondante
Un sanguinamento significativo dalla mucosa prolassata richiede valutazione urgente.
Cosa fare in caso di segnali d'allarme:
-
Non tentare manovre aggressive per far rientrare il prolasso
-
Applicare impacchi freddi può aiutare a ridurre il gonfiore
-
Recarsi al Pronto Soccorso o contattare immediatamente lo specialista
-
Non attendere: lo strozzamento prolungato può causare danni irreversibili
Come si arriva alla diagnosi
La diagnosi di prolasso rettale si basa principalmente sull'anamnesi e sulla valutazione clinica. In alcuni casi sono necessari esami strumentali per confermare la diagnosi, definire il tipo di prolasso e pianificare il trattamento.
Il colloquio
Lo specialista ti chiederà informazioni su:
-
Da quanto tempo hai notato il problema
-
Come si manifesta (durante la defecazione, con gli sforzi, permanentemente)
-
Sintomi associati (incontinenza, stipsi, perdite)
-
Storia ostetrica e ginecologica
-
Interventi chirurgici pregressi
-
Altre malattie e farmaci
La visita
L'esame obiettivo comprende:
-
Ispezione della regione perianale: a riposo e durante lo sforzo (ponzamento)
-
Esplorazione rettale digitale: valutazione del tono sfinterico e della presenza di masse
-
Eventuale anoscopia: per visualizzare il canale anale
In alcuni casi, il prolasso è evidente solo durante la defecazione. Lo specialista potrebbe chiederti di simulare uno sforzo evacuatorio per evidenziarlo.
Esami strumentali
Non sempre necessari, vengono richiesti per:
-
Confermare la diagnosi nei casi dubbi
-
Definire con precisione il tipo e l'estensione del prolasso
-
Valutare la funzione degli sfinteri
-
Escludere altre patologie
RM-Defecografia (o defecografia tradizionale)
È l'esame più informativo. Permette di studiare tutti gli organi pelvici durante la defecazione simulata, evidenziando:
-
Tipo e grado del prolasso
-
Eventuali prolassi associati (vescica, utero, intestino tenue)
-
Alterazioni della dinamica evacuatoria
Manometria anorettale
Misura le pressioni nel canale anale e valuta la funzione degli sfinteri. È utile per:
-
Quantificare l'eventuale deficit sfinterico
-
Pianificare il trattamento
-
Valutare la prognosi per la continenza
Colonscopia
Viene richiesta per escludere la presenza di lesioni nel colon e nel retto (polipi, tumori, malattie infiammatorie).
Elettromiografia dei nervi pudendi
In casi selezionati, per valutare l'eventuale danno nervoso che può compromettere la funzione sfinterica.
Opzioni di trattamento
Il trattamento del prolasso rettale è prevalentemente chirurgico. Tuttavia, le misure conservative hanno un ruolo importante sia come preparazione all'intervento sia nei pazienti non candidabili alla chirurgia.
Trattamento conservativo
Le misure conservative possono alleviare i sintomi ma non risolvono il prolasso. Sono indicate:
-
Come primo approccio nelle forme lievi
-
In preparazione all'intervento chirurgico
-
Nei pazienti non operabili per condizioni generali
-
Nel mantenimento dei risultati dopo la chirurgia
Cosa comprende:
-
Dieta ricca di fibre: per ammorbidire le feci e ridurre lo sforzo evacuatorio
-
Adeguata idratazione: almeno 1,5-2 litri di acqua al giorno
-
Attività fisica regolare: migliora la motilità intestinale e il tono muscolare
-
Riabilitazione del pavimento pelvico: esercizi specifici, eventualmente con biofeedback
-
Correzione delle abitudini defecatorie: non trattenere lo stimolo, non prolungare il tempo sul water, non spingere eccessivamente
Trattamento chirurgico
La chirurgia è il trattamento definitivo del prolasso rettale. L'obiettivo è triplice:
-
Eliminare il prolasso
-
Correggere i disturbi funzionali associati (incontinenza, stipsi)
-
Evitare la comparsa di nuove disfunzioni
Trattamento chirurgico
Esistono due approcci principali: la chirurgia per via addominale e la chirurgia per via transanale (perineale).
Chirurgia per via addominale
Viene eseguita prevalentemente in laparoscopia. È generalmente preferita nei pazienti giovani, attivi e in buone condizioni generali.
Rettopessi (fissazione del retto)
Consiste nel fissare il retto alle pareti della pelvi, ripristinando la sua posizione anatomica. Esistono diverse varianti tecniche:
- Con o senza utilizzo di reti protesiche
- Con o senza resezione del sigma (se ridondante)
Risultati: nei centri specializzati, la percentuale di successo raggiunge il 90%. L'incidenza di recidiva varia dall'8% al 30% a seconda della tecnica e del follow-up. Le complicanze post-operatorie variano dallo 0% al 20%.
Chirurgia per via transanale (perineale)
Viene eseguita attraverso l'ano, senza incisioni addominali. Può essere effettuata in anestesia spinale, rendendola adatta ai pazienti anziani o fragili.
Procedura di Delorme
Indicata per prolassi di dimensioni moderate (fino a 5 cm). Consiste nella:
- Rimozione della mucosa in eccesso
- Plicatura (ripiegamento) della parete muscolare del retto
- Sutura della mucosa al canale anale
Risultati: offre risultati sovrapponibili alla rettopessi addominale per i prolassi di dimensioni contenute, con minori rischi operatori.
Intervento di Altemeier
Indicato per prolassi più estesi. Consiste nella:
- Resezione del tratto di retto e sigma prolassati
- Ricostruzione della continuità intestinale (anastomosi)
- Eventuale plastica dei muscoli elevatori dell'ano
Risultati: quando si associa la plastica degli elevatori, l'incidenza di recidive si riduce a circa il 7%.
STARR (Stapled Trans-Anal Rectal Resection)
È un intervento resettivo eseguito per via transanale con suturatrice meccanica. È indicato per:
- Prolasso mucoso
- Prolasso rettale interno
- Sindrome da defecazione ostruita
Vantaggi: minore invasività, recupero rapido, dolore post-operatorio contenuto.
Per approfondimenti sulla tecnica STARR, consulta la pagina dedicata.
Come scegliere l'intervento giusto
La scelta viene fatta dallo specialista insieme al paziente, considerando: l'età e le condizioni generali del paziente, tipo e dimensioni del prolasso, malattie associate e preferenza del paziente.
Fattore | Via addominale | Via transanale |
|---|---|---|
Recidive | Minori | Variabili |
Recupero | Più lungo | Più rapido |
Dimensioni Prolasso | Qualsiasi | Preferibile <5cm (Delorme) |
Tipo anestesia | Generale | Spinale possibile |
Condizioni generali | Buone condizioni | Adatta a pazienti fragili |
Età | Preferibile giovani | Preferibile anziani |
Dopo l'intervento
La chirurgia del prolasso rettale, anche quando eseguita correttamente, deve essere accompagnata da:
-
Percorso riabilitativo: esercizi per il pavimento pelvico
-
Misure dietetiche: mantenimento di feci morbide e regolari
-
Modifiche comportamentali: corrette abitudini defecatorie
Queste misure sono fondamentali per ottimizzare i risultati e mantenerli stabili nel tempo.
L'esperienza dei pazienti
Molti pazienti affrontano il prolasso rettale con timore, preoccupati per l'invasività dell'intervento o per il dolore post-operatorio. Ascoltare l'esperienza di chi ha già affrontato questo percorso può aiutare a comprendere meglio cosa aspettarsi.
Ritorno alla normalità dopo intervento STARR
In questo video, una paziente condivide la sua esperienza reale con la tecnica STARR: dalla gestione di una situazione clinica inizialmente complessa e debilitante, fino a un recupero rapido e totalmente privo di dolore. Racconta il suo percorso di cura e la visita di controllo a un mese dall'intervento.
Oltre la tecnica: l’esperienza reale
In questa testimonianza spontanea, un paziente condivide il suo percorso: dalla paura iniziale alla gestione del recupero nella prima settimana, fino al ritorno a una piena qualità della vita.
Il decorso post-operatorio può variare da paziente a paziente. Consulta sempre il chirurgo per il tuo caso specifico.
Quando serve la valutazione specialistica
Una visita proctologica è consigliata quando:
-
Noti qualcosa che fuoriesce dall'ano durante la defecazione o gli sforzi
-
Hai sensazione persistente di evacuazione incompleta
-
Presenti perdite di muco, sangue o feci
-
Hai difficoltà crescente a controllare l'intestino
-
I sintomi influenzano la tua vita quotidiana
-
Hai già una diagnosi e vuoi conoscere le opzioni di trattamento
Domande frequenti
Il prolasso rettale è la stessa cosa delle emorroidi?
No, sono condizioni diverse. Le emorroidi sono cuscinetti vascolari che si gonfiano e possono prolassare, ma rimangono strutture separate dalla parete del retto. Nel prolasso rettale, è la parete stessa dell'intestino a fuoriuscire. Tuttavia, le due condizioni possono coesistere e, nelle fasi iniziali, il prolasso può essere scambiato per emorroidi. Una valutazione specialistica permette di distinguerle.
Il prolasso rettale può guarire da solo?
Negli adulti, no. Il prolasso rettale è una condizione progressiva che tende a peggiorare nel tempo. Le misure conservative possono alleviare i sintomi, ma non risolvono il problema strutturale. Nei bambini piccoli, invece, il prolasso spesso si risolve spontaneamente una volta trattata la causa scatenante (stipsi, diarrea, parassitosi).
Devo per forza operarmi?
La chirurgia è il trattamento definitivo del prolasso rettale. Tuttavia, la decisione dipende da molti fattori: gravità del prolasso, sintomi, impatto sulla qualità di vita, condizioni generali, preferenze del paziente. In alcuni casi (prolassi lievi, pazienti molto anziani o fragili), può essere ragionevole un approccio conservativo. Lo specialista ti aiuterà a valutare le opzioni.
L'intervento è doloroso?
Il dolore post-operatorio varia a seconda della tecnica utilizzata. Gli interventi per via transanale (come la STARR o la procedura di Delorme) sono generalmente meno dolorosi e permettono un recupero più rapido. In ogni caso, il dolore viene gestito con farmaci appropriati e tende a risolversi nell'arco di pochi giorni.
Quanto dura il recupero?
Dipende dalla tecnica chirurgica:
-
Interventi transanali: recupero più rapido, ritorno alle attività quotidiane in 1-2 settimane
-
Interventi addominali laparoscopici: recupero in 2-4 settimane
-
Interventi addominali tradizionali: recupero più lungo
Lo specialista ti fornirà indicazioni specifiche per il tuo caso.
Dopo l'intervento tornerò completamente normale?
Nella grande maggioranza dei casi, l'intervento risolve il prolasso e migliora significativamente i sintomi. Tuttavia, alcuni disturbi (come l'incontinenza) possono richiedere tempo per migliorare o non risolversi completamente, soprattutto se erano presenti da lungo tempo. La riabilitazione del pavimento pelvico dopo l'intervento è importante per ottimizzare i risultati.
Il prolasso può tornare dopo l'intervento?
Le recidive sono possibili, con un'incidenza che varia dall'8% al 30% a seconda della tecnica utilizzata e del follow-up. Il rispetto delle indicazioni post-operatorie (dieta, attività fisica, riabilitazione) riduce il rischio di recidiva.
L'incontinenza migliorerà dopo l'intervento?
Nella maggior parte dei casi sì, ma il miglioramento può essere graduale. L'incontinenza associata al prolasso è causata da più fattori (stiramento degli sfinteri, danno nervoso, alterazione dei riflessi). Eliminando il prolasso si rimuove una delle cause, ma il recupero della funzione sfinterica richiede tempo e può beneficiare della riabilitazione.
Posso fare attività fisica dopo l'intervento?
Sì, ma con gradualità. Nelle prime settimane è consigliabile evitare sforzi intensi e sollevamento di pesi. Camminare è consentito e consigliato fin dai primi giorni. Il ritorno all'attività sportiva viene concordato con lo specialista in base al tipo di intervento e al decorso.
Il prolasso rettale può causare tumori?
No, il prolasso rettale non è una condizione precancerosa e non aumenta il rischio di tumori. Tuttavia, alcuni sintomi del prolasso (sanguinamento, alterazioni dell'alvo) possono essere simili a quelli di altre patologie, inclusi i tumori del colon-retto. Per questo è importante una valutazione specialistica che escluda altre cause.
Dove posso fare una visita per prolasso rettale a Roma?
Puoi rivolgerti allo studio del Dott. Antonio Daffinà a Roma, specialista che tratta il prolasso rettale con la tecnica STARR fin dal 2002. Essendo stato tra i primi in Italia ad adottare questa procedura, il Dott. Daffinà ha partecipato attivamente a tutta l’evoluzione tecnologica e chirurgica dell'intervento. Oggi la STARR è una procedura matura e sicura, ma la sua efficacia dipende profondamente dall'esperienza del chirurgo: affidarsi a chi ha vissuto l'intera evoluzione della tecnica garantisce una precisione d'esecuzione e una gestione del caso personalizzata e di alto livello.
Quello che devi ricordare
Il prolasso rettale è una condizione progressiva che può compromettere seriamente la qualità di vita, ma che nella grande maggioranza dei casi può essere risolta o significativamente migliorata con il trattamento appropriato.
Cosa ricordare:
-
Non è la stessa cosa delle emorroidi: richiede una valutazione specifica per distinguere le due condizioni
-
È una condizione progressiva: tende a peggiorare nel tempo se non trattata, instaurando un circolo vizioso
-
Si può curare: esistono diverse opzioni chirurgiche efficaci, sia per via addominale che transanale
-
La scelta del trattamento è personalizzata: dipende dal tipo di prolasso, dalla sua estensione, dall'età e dalle condizioni generali del paziente
-
Gli interventi moderni sono ben tollerati: soprattutto le tecniche transanali permettono un recupero rapido con dolore contenuto
-
La riabilitazione è fondamentale: per ottimizzare i risultati e mantenerli stabili nel tempo
-
L'incontinenza può migliorare: eliminando il prolasso si rimuove una delle cause principali del deficit sfinterico
-
Non devi vergognarti: è un problema medico che merita attenzione e rispetto, esattamente come qualsiasi altra condizione di salute
Il percorso verso il miglioramento inizia con una scelta: quella di non accettare passivamente una condizione che limita la tua vita quotidiana, le tue relazioni, la tua libertà di movimento. Una valutazione specialistica può aprire possibilità che non immaginavi.
La tua qualità di vita merita attenzione. Il primo passo è sempre il più difficile — ma è anche quello che può cambiare tutto.

Come prenotare una visita proctologica a Roma
con il Dott. Daffinà
Prenota online, in pochi secondi e senza attese telefoniche utilizzando il pusante
(Apre miodottore in una nuova scheda)
Oppure, visita questa pagina per avere tutte le informazioni
Bibliografia
-
Bordeianou L, Paquette I, Johnson E, et al. Clinical Practice Guidelines for the Treatment of Rectal Prolapse. Dis Colon Rectum. 2017;60(11):1121-1131.
-
Tou S, Brown SR, Nelson RL. Surgery for complete (full-thickness) rectal prolapse in adults. Cochrane Database Syst Rev. 2015;2015(11):CD001758.
-
Emile SH, Elfeki H, Shalaby M, et al. Perineal resectional procedures for the treatment of complete rectal prolapse: A systematic review and meta-analysis. Int J Surg. 2017;46:146-154.
-
Formijne Jonkers HA, Draaisma WA, Wexner SD, et al. Evaluation and surgical treatment of rectal prolapse: an international survey. Colorectal Dis. 2013;15(1):115-119.
-
Madiba TE, Baig MK, Wexner SD. Surgical management of rectal prolapse. Arch Surg. 2005;140(1):63-73.
-
Varma M, Rafferty J, Buie WD; Standards Practice Task Force of American Society of Colon and Rectal Surgeons. Practice parameters for the management of rectal prolapse. Dis Colon Rectum. 2011;54(11):1339-1346.
-
Tsunoda A. Surgical Treatment of Rectal Prolapse in the Laparoscopic Era; A Review of the Literature. J Anus Rectum Colon. 2020;4(3):89-99.
-
Grossi U, Knowles CH, Mason J, et al. Surgery for constipation: systematic review and practice recommendations: Results II: Hitching procedures for the rectum (Rectal suspension). Colorectal Dis. 2017;19 Suppl 3:37-48.
-
Mercer-Jones MA, D'Hoore A, Dixon AR, et al. Consensus on ventral rectopexy: report of a panel of experts. Colorectal Dis. 2014;16(2):82-88.
-
D'Hoore A, Cadoni R, Penninckx F. Long-term outcome of laparoscopic ventral rectopexy for total rectal prolapse. Br J Surg. 2004;91(11):1500-1505.
-
Senapati A, Gray RG, Middleton LJ, et al. PROSPER: a randomised comparison of surgical treatments for rectal prolapse. Colorectal Dis. 2013;15(7):858-868.
-
Altomare DF, Binda G, Ganio E, et al. Long-term outcome of Altemeier's procedure for rectal prolapse. Dis Colon Rectum. 2009;52(4):698-703.
-
Lechaux JP, Lechaux D, Perez M. Results of Delorme's procedure for rectal prolapse. Advantages of a modified technique. Dis Colon Rectum. 1995;38(3):301-307.
-
Schwandner O, Fürst A; German STARR Registry Study Group. Assessing the safety, effectiveness, and quality of life after the STARR procedure for obstructed defecation: results of the German STARR registry. Langenbecks Arch Surg. 2010;395(5):505-513.
-
Boccasanta P, Venturi M, Salamina G, et al. New trends in the surgical treatment of outlet obstruction: clinical and functional results of two novel transanal stapled techniques from a randomised controlled trial. Int J Colorectal Dis. 2004;19(4):359-369.
-
Jayne DG, Schwandner O, Stuto A. Stapled transanal rectal resection for obstructed defecation syndrome: one-year results of the European STARR Registry. Dis Colon Rectum. 2009;52(7):1205-1212.
-
Wijffels NA, Collinson R,"; Cunningham C, Lindsey I. What is the natural history of internal rectal prolapse? Colorectal Dis. 2010;12(8):822-830.
-
Glasgow SC, Birnbaum EH, Kodner IJ, et al. Preoperative anal manometry predicts continence after perineal proctectomy for rectal prolapse. Dis Colon Rectum. 2006;49(7):1052-1058.
-
Felt-Bersma RJ, Cuesta MA. Rectal prolapse, rectal intussusception, rectocele, solitary rectal ulcer syndrome, and enterocele. Gastroenterol Clin North Am. 2008;37(3):645-668.
-
Kairaluoma MV, Kellokumpu IH. Epidemiologic aspects of complete rectal prolapse. Scand J Surg. 2005;94(3):207-210.
